Titolo originale: Efficacia del trattamento manipolativo osteopatico nel miglioramento della deambulazione ed equilibrio nei pazienti con Malattia di Parkinson
dalla tesi di G.Campanini, D.Di Loreto, P.Guidetti, C.Lunghi,M.Pasquali, G.Poggi, G.Silvestri, L.Talamonti, J.C.Varliero. Relatore: Sara Cadore D.O. M.ROI
Scarica l’articolo in formato pdf
Questo lavoro segue lo studio di due anni fa condotto presso la sede di Bologna Iniziativa Parkinsoniani I.P. Onlus, per valutare se il trattamento manipolativo osteopatico possa evidenziare un ulteriore miglioramento della deambulazione, dell’equilibrio e del dolore nei pazienti parkinsoniani.
Materiali e metodi
Il reclutamento dei pazienti in questo nuovo studio è stato esteso,oltre che a Bologna nella sede “IP iniziativa Parkinsoniani ONLUS”, anche alle sedi di Modena “Associazione Parkinson Modena Onlus” eRimini “Associazione Italiana Parkinsoniani”.
Tutti i partecipanti allo studio frequentavano regolarmente un corso di yoga e/o ginnastica neuro-motoria due volte alla settimana presso questi centri.
Criteri di ammissione
Lo stadio della malattia doveva essere compreso tra 1 e 4 secondo la scala di Hoehn&Yahr (10) che è la seguente:
- stadio 1 : coinvolgimento unilaterale, solitamente con solo una minima o nessuna disabilità funzionale;
- stadio 2: coinvolgimento bilaterale o mediano senza compromissione dell’equilibrio;
- stadio 3: coinvolgimento bilaterale da medio a moderato, alcune difficoltà posturali, fisicamente indipendente;
- stadio 4: malattia gravemente debilitante, ma ancora in grado di camminare o stare in piedi senza assistenza;
- stadio 5: costretto a letto o sulla sedia a rotelle.
Si è scelto di trattare pazienti in una condizione di autonomia deambulatoria in modo tale da avere un gruppo più omogeneo e facilmente valutabile.
A questo scopo la valutazione è stata supportata da una batteria di test utilizzati di routine in ambito neurologico, basati appunto sulla valutazione dell’equilibrio e delle capacità neuromotorie . Si è preferito selezionare pazienti che non avessero eseguito trattamenti osteopatici e/o altre terapie manuali negli ultimi 3 mesi.
Criteri di esclusione
Vista l’esigenza di valutare il parametro della deambulazione sono stati esclusi:
- pazienti in stadio avanzato della malattia;
- pazienti con problemi cognitivi gravi ( alterazioni cognitive, sensoriali e psichiatriche);- parkinsonismi.
Campione di riferimento
In base a questi criteri sono stati inclusi 77 pazienti, 38 dei quali facenti parte del gruppo di studio e 39 appartenenti al gruppo di controllo.
L’assegnazione è avvenuta in modo casuale. Ogni paziente ha aderito volontariamente tramite la compilazione di un modulo per il consenso informato e il rispetto della privacy.
Gruppo di studio
Ai partecipanti del gruppo di studio (38 pazienti) è stata applicata la seguente procedura:
a) colloquio con il paziente durante il quale sono stati raccolti i dati anagrafici, le sedi più colpite dal dolore, la data di esordio e la classificazione della malattia secondo la scale di Hoehn&Yahr, l’uso di farmaci sia per il Parkinson che per i sintomi articolari o per altre problematiche correlate alla malattia;
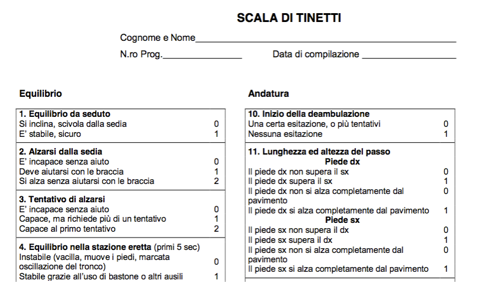
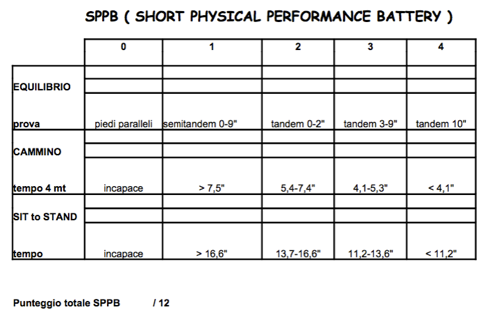
b) al tempo T0 sono stati applicati il test di Tinetti , SPPB (v.schede sottostanti ) e VAS;
c) applicazione del protocollo di trattamento osteopatico che è consistito in 6 sedute , le prime 4 a cadenza settimanale, le ultime due sedute ogni 15 giorni;
d) al tempo T1 i pazienti sono stati sottoposti nuovamente ai test neuromotori per valutare eventuali modificazioni nei punteggi.
Gruppo di controllo
Ai 39 pazienti del gruppo di controllo è stata applicata la seguente procedura:
a) analogamente al gruppo di studio, è stato svolto un primo colloquio con raccolta dei dati anagrafici, sedi del dolore, classificazione dello stadio di malattia secondo la scala di Hoehn&Yar e utilizzo di farmaci;
b) al tempo T0 sono stati applicati i test neuromotori (Tinetti,SPPB e VAS);
c) non è poi stato applicato nessun protocollo osteopatico, ma i pazienti hanno proseguito con la attività motoria presso il centro per tutta la durata dello studio (2 mesi);
d) al tempo T1 sono stati sottoposti nuovamente ai test neuromotori iniziali e si è indagato sulle eventuali modifiche nell’assunzione dei farmaci.

Scheda test SPPB

Protocollo di trattamento
Sulla base delle considerazioni già esposte, è stato messo a punto un protocollo di trattamento osteopatico globale rivolto al sistema fasciale, articolare (soprattutto colonna e arti inferiori) e ai diaframmi.
L’operatore, dopo l’anamnesi iniziale, ha eseguito una valutazione osteopatica globale e corretto le disfunzioni più importanti con le opportune tecniche.
Successivamente, nelle 6 sedute programmate, è stato applicato il seguente protocollo:
- Valutazione dell’MRP craniale per avere una informazione sullo stato neuro-vegetativo del paziente e un parametro di confronto al termine della seduta che confermasse o meno la buona reazione al trattamento;
- Valutazione dell’MRP sacrale e delle disfunzioni sul piano articolare, membranoso e fluidico ed eventuali correzioni;
- Valutazione e trattamento delle cerniere della colonna vertebrale ( L5-S1, D12-L1, C7-D1, C0-C1-C2 ) e delle articolazioni dell’arto inferiore ( piede, T-T , ginocchio, anca);
- Valutazione e trattamento della zona sub-occipitale, sia a livello articolare che dei tessuti molli con tecniche di pompage dei muscoli sub-occipitali, valutazione e correzione dei condili. Inoltre è stata utilizzata una tecnica specifica di apertura del forame magno (input di detensione bulbare);
- Valutazione e trattamento dei diaframmi per il ruolo chiave cheassumono nel drenaggio dei liquidi corporei. Il trattamento si èquindi focalizzato sul tentorio del cervelletto, sull’orifiziotoracico superiore, sul diaframma toracico e, solo se in presenzadi tensioni importanti, sul diaframma pelvico;
- Rivalutazione del MRP craniale e riequilibrio fasciale (tecnichesacro-sterno e sterno-occipite);
- Solo in caso di MRP ancora ridotto in ritmo e ampiezza si sonoeffettuati anche : – CV4 sul sacro; – detensione delle membrane interossee degli arti superiori e inferiori. Per ogni seduta di trattamento è stata compilata da parte di ciascunoperatore una scheda con le disfunzioni più significative.
Raccolta ed analisi dei risultati
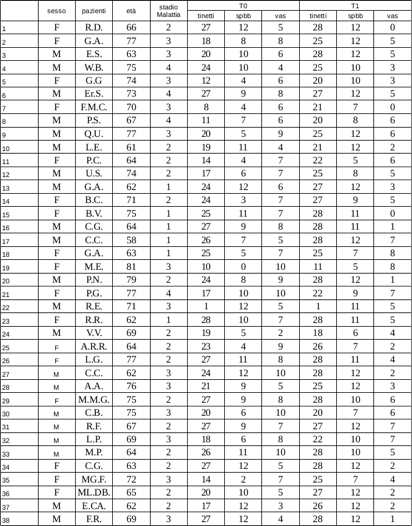
Nella prima tabella sono elencati i dati raccolti relativi ai pazienti partecipanti al gruppo di studio. Questo gruppo era composto da 38 persone di cui 21 maschi e 17 femmine.
L’età media dei partecipanti era di 69 anni e lo stadio della malattia variava da 1 a 4, con una media di 2.4. Nella tabella sottostante sono elencati i dati raccolti relativi ai pazienti partecipanti al gruppo di controllo.
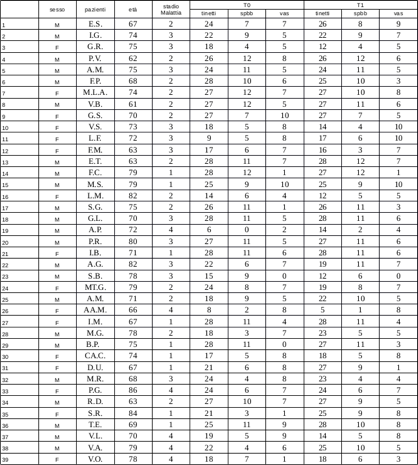
Questo gruppo era composto da 39 persone, 23 maschi e 16 femmine.
L’età media era di 73 anni e lo stadio della malattia era compreso tra1 e 4, con una media di 2.4.
In entrambe le tabelle troviamo a sinistra le iniziali dei pazienti con età e descrizione dello stadio della malattia e poi le valutazioni ricavate dai test neuro-motori e la scala VAS al tempo T0 e al tempoT1.
Gruppo di studio
Gruppo di controllo
Test di Tinetti: analisi dei dati del gruppo di studio
Da questa analisi è risultato che la mediana del coefficiente passa da22 a 26 punti. Questo risultato è rappresentato graficamente con l’uso del Box-plot nel grafico seguente (si nota come la mediana sia più alta al tempo T1 dovuta a un miglioramento del punteggio delle performance del Test di Tinetti per i pazienti del gruppo di studio).
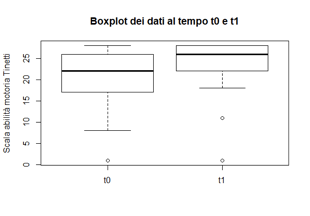
Box-plot riguardante i valori del test diTinetti per il gruppo di studio al T0 e alT1 (la linea in grassetto indica lamediana).
Data la natura dell’esperimento, risulta utile applicare il Test per dati appaiati, ma è consuetudine verificare anche che i dati abbiano una distribuzione normale tramite il test diShapiro-Wilk, il quale risulta con P<0.05.
Rifiutando l’ipotesi di normalità si procede per sicurezza con un test basato sui ranghi, ovvero il test di Wilcoxcon Mann-Whitney, il quale determina la possibilità di ottenere maggiori osservazioni in una popolazione rispetto ad un’altra.
Il Test di Wilcoxon rifiuta l’ipotesi nulla (ovvero che le medie dei duegruppi siano uguali), poichè il P-Value è inferiore a 0.05. Si ha dunque la conferma che c’è un miglioramento significativo dopo la somministrazione del trattamento osteopatico effettuato al gruppo di studio tra il T0 e il T1 per il test di Tinetti.
| Test Wilcoxon | P-Value ≤ 0.05 |
| 523 | ≈0 |
TEST SPPB: analisi dei dati del gruppo di studio
Da questa analisi è risultato che la mediana del coefficiente passa da9 a 11. Dal Box-Plot si può inoltre notare una forte asimmetria tra la differenza dei valori tra T0 e T1, e anche qui la presenza di un’alta variabilità all’interno del campione.
Data l’asimmetria, si può ipotizzare la mancanza di normalità.
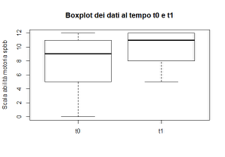
Box-plot riguardante i valori del test SPPB per il gruppo di studio al T0 e al T1 (la linea in grassetto indica la mediana).
Rigettando l’ipotesi nulla di normalità si utilizza ancora il test diWilcoxon, il quale rifiuta anche in questo caso l’ipotesi nulla (ovveroche le medie dei due gruppi siano uguali), poichè il P-Value è praticamente nullo. Si ha dunque la conferma che c’è un miglioramento significativo dopo la somministrazione del trattamento osteopatico effettuato al gruppo di studio tra il T0 e il T1anche nella scala SPPB.
| Test Wilcoxon | P-Value ≤ 0.05 |
| 418.5 | ≈0 |
SCALA VAS: analisi dei dati del gruppo di studio
Anche per questa scala è risultato che la mediana del coefficiente passa da 7.00 a 4.50, quindi la percezione del dolore diminuisce, come si può notare dal grafico Box-plot seguente:
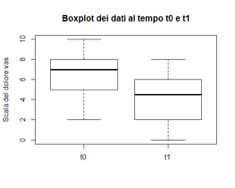
Box-plot riguardante i valori della scala VAS per il gruppo di studio al T0 e al T1 (la linea in grassetto indica la mediana).
Si può dedurre che anche nella Scala VAS c’è un effetto significativo del trattamento poichè il P-Value è molto basso e porta al rifiuto dell’ipotesi nulla. Considerando il solo gruppo di studio, si dimostra che al tempo T1 (test eseguiti al termine del trattamento osteopatico) i pazienti mostrano un sensibile miglioramento in tutti i test.
Test T per la scala VAS relativo al gruppo di studio.
| Test TP-Value | P-Value ≤ 0.05 |
| -6.7606 | ≈ 0 |
Gruppo di controllo
Test di Tinetti: analisi dei dati del gruppo di controllo
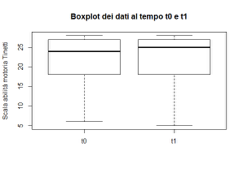
Box-plot riguardante i valori del test di Tinettiper il gruppo di controllo al T0 e al T1 (la lineain grassetto indica la mediana )
Dalla figura si può notare una simmetria tra i valori massimi eminimi e tra le mediane, sia al T0 che al T1, e quindi la non significativa alterazione dei dati all’interno del campione .
Si procede quindi all’utilizzo del test di Wilcoxon per saggiare l’ipotesi nulla (tabella sottostante).
Il risultato del test di Wilcoxon accetta l’ipotesi di nullità delle medie, ovvero che l’efficacia del trattamento sia nulla. Infatti il P-Value legato alla statistica test è molto alto e di gran lunga superiore alla consueta soglia del 5%.
| Test Wilcoxon P-Value | P-Value ≤ 0.05 |
| 144 | 0.8638 |
Test SPPB: analisi dei dati del gruppo di controllo
Anche in questo caso le mediane rimangono invariate tra il T0 e il T1, come si evince dalla mediana rappresentata nel relativo Box- plot:
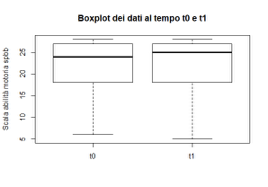
Box-plot riguardante i valori del testSPPB per il gruppo di controllo al T0 eal T1 (la linea in grassetto indica lamediana).
Il test di Wilcoxon (P-value 0.5052) anche in questo caso accetta l’ipotesi nulla, ovvero che non vi sono differenze significative tra i valori iniziali e finali del test SPPB per il gruppo di controllo.
Scala VAS: analisi dei dati del gruppo di controllo
Dalla analisi dei dati è risultato che la mediana del coefficiente passa da 7.00 a 6.00, quindi la percezione del dolore diminuisce, ma di pochi punti rispetto al gruppo di studio, al tempo T1, come si può notare nel Box-plot seguente:
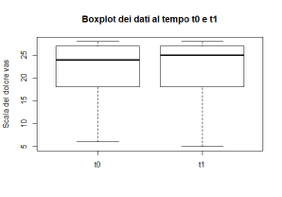
Box-plot riguardante i valori della scala VASper il gruppo di controllo al T0 e al T1 (lalinea in grassetto indica la mediana).
Anche il P-value non risulta essere significativo (P>0.05).
Analisi della covarianza (ANCOVA)
Si procede ora ad un approccio differente per verificare l’efficacia deltrattamento. Tale analisi prende il nome di ANCOVA e viene effettuata tramite una stima di un modello lineare. La stima del modello lineare verrà applicata al test di Tinetti ed al test SPPB essendo risultati i test più attendibili in termini di significatività.
ANCOVA per il test di Tinetti
Si propone per prima cosa un diagramma a dispersione dei dati differenziati nel caso in cui il paziente abbia ricevuto il trattamento o meno. Si può notare dalla figura sottostante che gran parte dei valori (pallini) giacciono sopra la bisettrice del piano e tali valori si riferiscono ai pazienti che hanno ricevuto il trattamento (gruppo di studio), indicando così un certo effetto “positivo”. Mentre i dati contraddistinti dal triangolo rosso indicano i dati del gruppo di controllo (non sottoposto a trattamento) che giacciono, per la maggior parte sulla bisettrice e al di sotto di essa, indicando un“trend“negativo”.
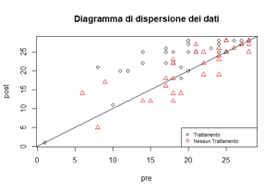
Diagramma di dispersione dei dati riferiti al test di Tinetti accoppiando i dati del gruppo di studio e di controllo.La linea retta indica il trend dei dati e si valutano intersecando i dati pre (T0) e post (T1) trattamento del gruppo di studio (pallini) e del gruppo di controllo (triangolini).
ANCOVA per il test SPPB
Si vuole ora replicare l’analisi della covarianza per i medesimi dati, ma utilizzando come variabile la scala di abilità motoria SPPB. Si osserva, come in precedenza, un diagramma a dispersione dei dati differenziati, nel caso in cui il paziente abbia ricevuto il trattamento o meno. Si può notare che anche in questo caso i valori che rappresentano il gruppo di studio (pallini neri) giacciono sopra la bisettrice del piano: si possono quindi ritenere valide le stesse ipotesi del caso precedente.
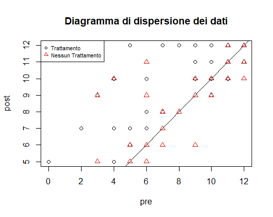
Diagramma di dispersione dei dati riferiti al test SPPB accoppiando i dati del gruppo di studio e di controllo. La linea retta indica il trend dei dati e si valutano intersecando i dati pre (T0) e post (T1) trattamento del gruppo di studio (pallini) e del gruppo di controllo (triangolini).
Conclusioni
Lo scopo di questo studio è volto a proseguire il progetto realizzato nel 2016. Questo ha facilitato enormemente il lavoro di reclutamento dei pazienti: il fatto che ci fosse già stata un sperimentazione con buoni risultati ha motivato queste persone a rendersi disponibili per i sei trattamenti e le due valutazioni.
In riferimento ai test adottati, i più significativi e attendibili si sono rivelati il test di Tinetti e il test SPPB, dimostrando che la manipolazione osteopatica può avere effetti positivi sulle performance dei test neuro-motori. Questi effetti sono stati dimostrati anche dall’analisi ANCOVA in cui si dimostra che per il test di Tinetti nel gruppo di studio vi è stato un miglioramenti significativo dei punteggi pari a +3.21 punti rispetto al gruppo di controllo, mentre per il test SPPB, nel gruppo di studio vi è stato un aumento significativo di +1.75 punti rispetto al gruppo di controllo.
Confrontando i risultati dell’analisi dei dati appaiati del test di Tinetti riferito al gruppo di studio al tempo T0 e al tempo T1, si nota che la media dei valori passa da 20.66 (rischio di cadute molto elevato) a 24.32 (rischio di cadute meno elevato). Per il gruppo di controllo, il test di Tinetti ha confermato un andamento lievemente positivo passando da una media di 21.95 a una media di 22.10. Questo piccolo miglioramento nel gruppo di controllo è probabilmente associabile all’attività fisica svolta dal gruppo durante tutto l’anno.
Confrontando poi le medie del test SPPB al tempo T0 e al tempo T1per il gruppo di studio si nota come la media dei valori migliori, aumentano da 8 a 10 punti; al contrario, per il gruppo di controllo la media rimane stabile a 8 punti. Questo andamento dimostra, ancora una volta, che il trattamento influisce in maniera significativa sul miglioramento dell’equilibrio e di conseguenza sulla prevenzione delle cadute.
La scala VAS, invece, è risultata di difficile interpretazione, in quanto meno sensibile rispetto ai test neuro-motori poiché il dolore non è strettamente legato alla Malattia di Parkinson, ma la sintomatologia è avvertita con maggiore intensità a causa della rigidità muscolare indotta dalla malattia.
Tuttavia, questa scala si è rivelata utile per il supporto della nostra tesi, in quanto ha permesso di dimostrare che, a distanza di soli due mesi, la percezione del dolore è variata in maniera significativa per il gruppo di studio da un valore medio di 6 ad un valore medio di 4 punti. I pazienti del gruppo di controllo, pur partendo da valori di media inferiori (5 punti), al tempo T1 non hanno modificato tale valore. In base alla storia clinica dei pazienti e alle valutazioni eseguite, si deduce che la zona lombare, gli arti inferiori e la zona cervicale sub-occipitale sono le aree più colpite dal Parkinson, sia da un punto di vista statico, sia da un punto di vista dinamico. Questo avvalora la scelta di focalizzare il protocollo di trattamento proprio sull’equilibrio e la deambulazione per migliorare lo stato generale del paziente.
In conclusione, in ugual modo a quello precedente, il nostro studio può confermare la validità del trattamento osteopatico per migliorare la funzionalità globale, l’equilibrio, e una migliore sicurezza nel cammino. Questi miglioramenti si riflettono sul grado di autonomia dei pazienti, migliorando la loro qualità di vita.
Alla luce di questi risultati, è evidente e dimostrato che il trattamento osteopatico può essere utilizzato nella Malattia diParkinson come approccio utile e ben tollerato, in aggiunta ad altri strumenti farmacologici e fisioterapici già validati, al fine di migliorare la capacità motoria e di conseguenza l’autonomia delle persone affette da tale patologia.