Liberamente tratto da :
Theresa E. Apoznanski, OMS III; Reem Abu-Sbaih, DO; Michael J. Terzella, DO; Sheldon Yao, DO Journal of the American Osteopathic Association, febbraio 2015, vol.115, 110-114.
Articolo originale: http://jaoa.org/article.aspx?articleid=2211846
Scarica l’articolo in formato pdf
La dacriostenosi è un’ostruzione del dotto nasolacrimale (NLD),1 presente fino al 20% nei neonati2 ed è la causa più comune di epifora e lacrimazione oculare.
La dacriostenosi è il risultato della canalizzazione incompleta del cordone epiteliale nasolacrimale o di un disallineamento dalle ossa craniche a causa di compressione in utero, durante il parto, o durante il periodo post-partum.3,4
Il trattamento di prima scelta per i pazienti con dacriostenosi è il massaggio naso-lacrimale, che viene eseguito mediante l’applicazione di una pressione sui tessuti che coprono il NLD e di un massaggio dal sacco lacrimale verso il NLD distale per forzare le lacrime e svuotarle dall’occhio.6 Questa tecnica può anche aiutare a rompere la valvola Hasner non aperta.
Anche se il 96% dei casi si risolve spontaneamente entro i 12 mesi, la probabilità di risoluzione spontanea diminuisce con l’età.5
Se i sintomi persistono per i bambini di età compresa tra 6 e 12 mesi, si eseguono interventi con introduzione di sonde nei canali nasolacrimali in anestesia6 . Se fallisce questa metodica, possono essere eseguite dilatazioni con palloncino o stent in silicone temporanei. In rari casi sono necessari interventi chirurgici, come la costruzione di una finestra tra il sacco lacrimale e la cavità nasale.
Se la dacriostenosi non viene trattata, i pazienti sono a rischio di complicanze come l’infezione e l’anisometropia e la cellulite orbitale.1,5
Riportiamo il caso di un neonato in cui una dacriostenosi persistente si è risolta dopo il trattamento manipolativo osteopatico (OMT).
Caso clinico
Un bambino dell’età di 9 mesi è stato portato alla clinica per un aumento di lacrimazione e croste attorno l’occhio destro al risveglio. Il paziente aveva una storia di dacriostenosi e dacriocistite ricorrente fin dalla nascita, come diagnosticato dal suo pediatra e dall’oculista. La madre eseguiva un massaggio naso-lacrimale due volte al giorno dalla comparsa i sintomi, in pratica dal momento della nascita.
Al momento della visita, il bambino era in trattamento con antibiotici locali. La madre ha riferito che gli antibiotici alleviavano i sintomi temporaneamente, per riapparire nel giro di poche settimane dopo l’interruzione della terapia. A causa dei sintomi ricorrenti, il bambino era in programma per eseguire un sondaggio naso-lacrimale.
Il bambino è nato dopo 38 settimane di gestazione da una madre primipara da parto cesareo per la mancata progressione del feto. L’esame fisico ha rivelato che i segni vitali erano nel range di riferimento e che il bambino ha raggiunto tutte le tappe dello sviluppo in modo appropriato.
L’esame della testa mostrava una maggiore lacrimazione dell’occhio destro, senza pus o sangue: l’orbita destra appariva più piccola rispetto all’orbita sinistra a causa del maggiore edema dei tessuti molli che circondano l’occhio (Figura 1A). Il rimanente esame fisico era nella norma.
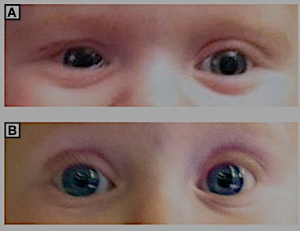
Figura 1.
Gli occhi del bambino di 9 mesi con dacriostenosi prima (A) e 3 settimane dopo (B) trattamento manipolativo osteopatico. In immagine A, l’orbita destra sembra più piccola dell’orbita sinistra a causa del maggiore edema dei tessuti molli che circondano l’occhio. Nell’immagine B, si nota una completa risoluzione della epifora e della lacrimazione oculare e una diminuzione dell’edema intorno all’occhio destro.
L’esame osteopatico strutturale metteva in evidenza una disfunzione in rotazione interna dell’osso nasale di destra, dell’osso frontale e dell’osso mascellare a destra; compressione condilare bilaterale; spasmo dello scaleno destro; C2-C3 in flessione, rotazione, e in side destro; C5 in estensione, rotazione, e side sinistro; a destra disfunzione della prima costa in inspirazione; T1 in flessione, rotazione e side destro.
Il paziente è stato trattato con le tecniche OMT tra cui uno spread di nasion, lift del frontale e mascellare superiore, bilanciamento delle tensioni legamentose delle regioni toracica e cervicale superiore, decompressione condilare bilaterale, e rilascio miofasciale del rachide cervicale e toracico.
Immediatamente dopo il trattamento, l’edema attorno all’occhio destro del paziente è diminuito. Durante 3 contatti telefonici di follow-up, la madre del bambino ha riferito quanto segue: 1 settimana dopo il trattamento, l’epifora e la lacrimazione oculare erano diminuite.
A 3 settimane dopo il trattamento, l’epifora si era risolta, la lacrimazione oculare era ancora presente, e l’edema attorno l’occhio destro era diminuito (Figura 1B). A 6 mesi dopo il trattamento, i sintomi non erano più presenti. Il sondaggio chirurgico nasolacrimale non era più necessario, e il paziente non aveva avuto più necessità di terapia antibiotica da quando aveva ricevuto OMT2.
Approccio osteopatico e considerazioni
Per comprendere il ruolo dell’ OMT per alleviare la stenosi, si deve avere familiarità con l’anatomia della NLD e le sue ossa circostanti, muscoli e fasce. Strutturalmente, il canale osseo attraverso cui passa il NLD può restringersi se il processo frontale del mascellare superiore è situato posteriormente o se l’osso lacrimale è ruotato anteriormente. 4
Uno degli obiettivi del lift delle ossa craniche è quello di gestire le loro disfunzioni in rapporto con le suture o con la dura madre8 . Nei casi di dacriostenosi, i lift cranici possono essere utilizzati per gestire le compressioni sull’osso lacrimale da parte del mascellare, frontale, e osso etmoide. Se le articolazioni ossee vengono decompresse, i canali scaricano più facilmente.
Anche i muscoli orbitali svolgono un ruolo nella dacriostenosi7 . Il muscolo orbicolare origina dall’osso lacrimale e si inserisce nell’osso zigomatico. Una piccola parte, nota come muscolo di Horner, corre posteriormente al sacco lacrimale e alla cresta lacrimale posteriore (figura 2). Il muscolo di Horner è responsabile del corretto funzionamento del NLD e contraendosi pompa le lacrime attraverso il canale. Un’altra porzione del muscolo orbicolare circonda l’ampolla e la chiude per impedire movimento retrogrado delle lacrime.
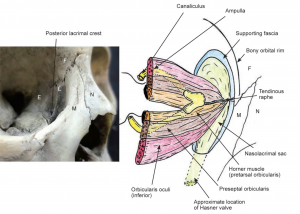
Figura 2.
Il trattamento manipolativo osteopatico può avere un ruolo nel normalizzare il tono autonomico dell’orbita. Disfunzioni somatiche lungo il decorso dei nervi cranici e dei loro gangli possono causare sintomi di dacriostenosi, che possono essere alleviati riducendo le deformità9 .
Il muscolo orbicolare dell’occhio è innervato dai rami temporali e zigomatico del nervo facciale (VII nervo cranico), che attraversa il canale omonimo ed esce dal forame stilomastoideo.
La branca oftalmica (VI nervo cranico) del nervo trigemino fornisce l’innervazione afferente alla ghiandola lacrimale.
I nervi parasimpatici efferenti hanno origine nel tronco encefalico, viaggiano attraverso il canale pterigoideo, e in ultima analisi, fanno sinapsi nel ganglio pterigopalatino. Fibre postgangliari escono dal cranio attraverso la fessura orbitale inferiore.
Trattamenti cranici e tecniche miofasciali su determinate zone possono migliorare l’equilibrio autonomo, e l’inibizione diretta del ganglio pterigopalatino può influenzare la lacrimazione10.
La risoluzione delle tensioni miofasciali che creano restrizioni ossee possono aumentare il drenaggio linfatico, normalizzando gli effetti del simpatico sugli elementi contrattili dei vasi linfatici.11
Anche tecniche indirette, come i lift ossei riducono la pressione sui vasi linfatici più piccoli10 . Nel nostro caso, la gestione delle disfunzioni somatiche cervicali e toraciche ha risolto le restrizioni che impedivano il corretto drenaggio linfatico della testa e del collo, il che può aver facilitato di conseguenza la diminuzione dell’edema periorbitale. I vasi linfatici orbitali scaricano prima nei linfonodi preauricolari, nella parotide e nei linfonodi sottomandibolari e poi nel dotto toracico destro.
Comprendendo l’anatomia dei sistemi venosi e linfatici che circondano la NLD, i terapeuti possono orientare meglio l’applicazione di OMT.
In conclusione , l’OMT può ridurre la necessità di antibiotici e procedure invasive nei pazienti con dacriostenosi persistente. Ulteriori ricerche sono necessarie per sostenere questi risultati e di valutare il ruolo dell’OMT come un trattamento conservativo di prima linea per questi pazienti.
Riferimenti bibliografici
1. de la Cuadra-Blanco C, Peces-Peña MD, Jáñez-Escalada L, Mérida-Velasco JR. Morphogenesis of the human excretory lacrimal system. J Anat. 2006;209(2):127-135.
2. Carreiro JE. An Osteopathic Approach to Children. 2nd ed. Edinburgh, Scotland: Churchill Livingston Publishers; 2009:200-201.
3. Takahashi Y, Kakizaki H, Chan WO, Selva D. Management of congenital nasolacrimal duct obstruction [published online July 21, 2009]. Acta Ophthalmol. 2010;88(5):506-513. doi:10.1111/j.1755-3768.2009.01592.x.
4. MacEwen CJ, Young JD. Epiphora during the first year of life. Eye (Lond). 1991;5(pt 5):596-600.
5. Piotrowski JT, Diehl NN, Mohney BG. Neonatal dacryostenosis as a risk factor for anisometropia. Arch Ophthalmol. 2010;128(9):1166-1169. doi:10.1001/archophthalmol.2010.184.
6. Dutton JJ. Atlas of Clinical and Surgical Orbital Anatomy. 2nd ed. Philadelphia, PA: Elsevier/Saunders; 2011.
7. Casady DR, Meyer DR, Simon JW, Stasior GO, Zobal-ratner JL. Stepwise treatment paradigm for congenital nasolacrimal duct obstruction. Ophthal Plast Reconstr Surg.2006;22(4):243-247.
8. Nicholas A, Nicholas E. Osteopathy in the cranial field. In: Nicholas AS, Nicholas AE, eds. Atlas of Osteopathic Techniques. Philadelphia, PA: Lippincott Williams & Wilkins; 2008:493.
9. Chila AG. Child with ear pain. In: Chila AG, executive ed. Foundations of Osteopathic Medicine. 3rd ed. Baltimore, MD: Lippincott Williams & Wilkins; 2011:927.
10. Kuchera ML, Kuchera WA. Techniques for homeostasis, healing and symptom relief. In: Osteopathic Considerations in HEENT Disorders. Dayton, OH: Greyden Press; 2005:13,180.
11. Rivers WE, Treffer KD, Glaros AG, Williams CL. Short-term hematologic and hemodynamic effects of osteopathic lymphatic techniques: a pilot crossover trial. J Am Osteopath Assoc. 2008;108(11):646-651.